【入院時食事療養費】病院食のお金の話

入院中の病院食はどのような計算で料金が発生してきているのでしょう。これも健康保険の診療と同じように全国一律の料金設定がされています。
2000年までは「食事は治療の一環である」という考え方で、診療費と同様の取り扱いをしていましたが、2001年「食事は生活の一部で誰しも共通して必要なもの」と考え方が変わりました。こうして【入院時食事療養費】が創設されました( `ー´)ノといっても、「食事は医療の一環である」と言う言葉はしっかりと使われています。

入院中の食事代というのは健康保険の給付の一部にあり、健康保険診療を受けている患者さんすべてが給付を受ける事ができます。普通の診療費と大きく違うのは、健康保険の「一部負担額(3割とか)」とは別に、一般家計に占める食材費を勘案した「標準負担額」を決めたことです。要するに、保険種別・年齢・所得をあまり考慮せず、食事はみんな必要なものだからという概念のもと、料金を患者からもらおうと言うことです( ゚Д゚)
考え方は分かりますが、医療費削減の政策を進めたかった訳でもありますよね。
入院時食事療養費と入院時生活療養費の違い

病院食の料金の考え方は2つあり「入院時食事療養費」と「入院時生活療養費」に分けられます。漢字が多い…( ;∀;) 今回は比較的に対象が多い「入院時食事療養費」の料金について考えたいと思います。
〇入院時食事療養費
あくまで在宅療養の方との食費の差異を無くすため、食材費相当の負担を患者に求める考えに基づきます。入院時食事療養費を全額患者負担にするのではなく、その中の一定金額【標準負担額】を患者さんが負担します。
〇入院時生活療養費
療養病床に入院する65歳以上の方が適応になります。
これは介護保険(生活療養標準負担額)を受けている方の食費・居住費と同水準の費用を求めることが基本的な考え方となります。食費標準負担額に居住費(水道光熱費相当)を含めた額を患者が負担します。
低所得や、難病・脊髄損傷など医療の必要性が高いもの、回復期リハに入院している患者さんは負担が軽減されます。
患者さんが払う病院の食事代

食事は1食当たりの計算で、請求されます。1日3食までしか料金徴収はされません。もちろん、外出や手術などで欠食し場合は食事代は請求されませんよ('◇')ゞ
入院時食事療養費というのは病院の収入で1食506~640円が決まっています。この食費のうち、【標準負担額】が患者さんに請求をされます。一般の方なら460円、低所得(住民税非課税世帯)は様々な区分によって標準負担額が減免されています。
食事代というのは、高額医療費制度では対象外ですし、公費負担医療の助成対象外の可能性が高いので注意が必要です。
ほとんどの人は1食460円と思ってもらえればOKだと思います。入院時生活療養の対象の方は別の計算式があります。ここでは食事療養費のみの説明とします('◇')ゞ
食事療養費ⅠとⅡの違い

入院時食事療養費には病院ごとに区分が存在します。これは、病院の施設基準(設備や管理体制)の違いによって変わります。
~入院時食事療養費「Ⅰ」の要件~
①医師、管理栄養士又は栄養士による検食が毎食行われ記録する。
②患者年齢構と栄養基準について見直しを行っている。
③喫食調査等を踏まて、食事の質の向上に努めること。
④医師の指示に基づき、適切な特別食が提供されていること。
➄適時適温(夕食18時以降)で食事が提供されていること。
⑥医師の指示の下、医療の一環として、患者に十分な栄養指導を行うこと。
より細かく決まっていますが、ざっくりこんな感じです。より、病院食としての質を担保している病院は「Ⅰ」の施設基準に区分されているということですね。
「Ⅱ」は「Ⅰ」以外の病院を指します。この区分の違いは病院に掲示をしなければいけないため、病棟や病院出入口付近の掲示板に表示があると思います。
患者さんからしたら、「Ⅰ」の掲示があるとしっかりと食事が管理されているんだな~と安心すよね( *´艸`)
特別食の料金について

1食につき76円の特別食加算があります。特別食とは「糖尿病食」や「透析食」など、病気によって特別な栄養管理を必要とする場合に提供されます。通常の食事よりも管理が必要になるため、「標準負担額」とは別途料金を請求されます。特別食加算をとれるのは、「Ⅰ」を届出している病院のみになります。
糖尿病など持病である方が全員対象になるわけではなく、医師が特別な食事療養を必要とした場合に特別食が提供されます。治療経過が良好でも、自宅に帰った時の食事の勉強にという形で提供される可能性もあります。
特別メニューや選択メニューの料金について
治療食でいつ特別食とは違い、メニュー自体を豪華にした場合や、肉と魚などメイン料理を選択式で提供できるようにしたときに料金が別途発生してきます。ルール上では1食につき17円を基準として、特別メニューを用意するのに必要な価格を請求してよいことになっています。
選択メニューは基本Aが肉メニューで選択Bが魚メニューの場合、Bを選択した患者さんかたのみ徴収が可能です。
~基本的なルール~
①患者への情報提供が十分であること
②メニューや料金の掲示など患者が自由意志・同意を得て提供されること
③あらかじめ設定された料金以上に請求してはいけない
④高価な食材や特殊な調理法による追加料金はその金額にふさわしい・社会通念上妥当な料金設定でなければいけない(17円/食が基準)
➄特別メニューにより、それ以外の食事の質を損なってはいけない
⑥毎年7月に特別メニューの内容や料金を地方厚生局に報告すること
17円て…何ができるの?( ゚Д゚)って思いませんか?
食堂加算について

病棟に食堂があると「Ⅰ」を届けている病院は食堂加算として1日50円を追加で請求することができます。食堂の決まりはなく、面積基準をクリアしていればよいです。だいたいの病院では自動販売機とか置いてあるような、あのスペースですね('◇')ゞ 複数の病棟や談話コーナーを兼用しても良いですが、そこの食堂で利用するであろう病床数×0.5㎡の面積が必要です。
いくら面積があっても机がないとかはダメですよ。しっかりと食堂として使えるような環境を整える必要もありますし、食堂を利用してもらうように案内することも必要です。
これは食堂を利用してもしなくても算定できるため、いつの間にか請求はされていますのでご理解を( ;∀;)
入院中の食事って、治療もそうですが楽しみのひとつですよね( *´艸`) 最近の病院食はおいしくなったと言われますが、どうなんでしょうね。産科とかの自費入院であれば贅沢なものがイメージされますが、一般保険入院の場合はまだまだ質素なイメージです('◇')ゞでも、不思議と病院食を食べた人は体の調子が良くなったといわれる方が多いです。医食同源ですね( `ー´)ノ
保険証コレクターのウォーリーさん

余談コーナーです。医療事務向けのあるあるチックなことです(+_+)
ある日、こんなことがありました。
患者さん「診察を受けたいのですが」
私 「大丈夫ですよ。保険証のご提示をお願いします」
患者さん「はい」
私 「!!!」
そこに出されたものは、分厚い手帳?のようなものでした。
はじめは、何かと間違えているのかな?お薬手帳かな?とも思いましたが、覗いてみると
他の病院さんの診察券や古い保険証や、限度額認定証、介護保険証など、ありとあらゆるものがひとまとめになっていました。
ひとまとめになっていることは普通なことですが、この方はバックナンバーを全て保管されていてすごい量の証明証の数でした。

コレクター心理でしょうか。
捨てられない性分なのでしょうか。
あんなにいっぱいの保険証を見たことがありませんでした。
そして、地獄は始まりました。
一番前に最新の保険証がないのです。他の公費受給者証を持っているのでは?と思い、全部調べるはめになりました。
もちろん後ろには患者さんの列が( ;∀;)
とりあえず探すのは後にして保険証を預かり、問診票を書いている間に探し始めようと思いました。
午前中だったこともあり、患者さんが来て調べる時間がない( ;∀;)
コレクションしたい気持ちは何となくわかりますが、受付はYABAI状態でした。

結果、特に公費負担等もなく、最新の保険証も見つかり手続きをしました。
もしかして、見落としてたらやべーです(T_T)
ほんとうに、有効期限がきれた保険証とかを一緒にしないでほしいです。なぜ、捨てないのだろう。なぜ、ひとまとめにして提示するんだろう。
なんだか、ムカついてきました( ゚Д゚)!!
別に悪気がある訳じゃないと思いますが、過去の分とのまとめ出しは大変困ります。
今日は、その患者さんを見ながら「どんな気持ちでこれと向き合えばよいのだろう」と思いました。

私はひらめきました!
ウォーリーを探している感覚になればいいんだ!と
そして、その患者さんはウォーリーさんと思うことにしよう!と
なんだか、ウォーリーさんが来るのが楽しみになりました。有効期限切れは間違えるといけないので処分してくださいと言いつつ、探すことに楽しみができました。
なぜ、そこまで保険証をコレクションするのかはわかりません。謎のままで良いんです。
あなたの病院にもウォーリーさんはいるのでしょうか。
もしや、あなたがウォーリーさんですか。
なんだか絵本を読みたくなってきました。それでわ☆
【傷病手当金】病気で仕事を休んでいる時の収入不安を軽減

社会人になり病気やケガで仕事を休まないといけない時、気になるのはやはり給与ですよね( ;∀;) 特に家族がいると、病気やケガの治療より仕事を優先にしてしまう気持ちになります。しかし休まなくてはいけない場面も・・・
そんな時に活用したいのが【傷病手当金】です。
どんな時に支給されるのか?

傷病手当金は「健康保険給付」の一部のサービスになります。健康保険に加入している人が利用できる制度になりますので、ご承知を('◇')ゞ

まず初めに傷病手当金を受け取るためには、4つの条件をクリアしていることが前提となります。この制度はサラリーマンが休養のため、仕方なく仕事ができない方への救済措置的な役割を担っています。
①療養中であること
もちろん、仕事を休んでいることの原因が病気やケガである必要があります。休養のための給与保障ですので、療養期間中であることが条件です。ちなみに、健康保険制度のサービスですが、自費診療や在宅療養中でも適応になります。しかし、具体的な診療がないと、病院が療養理由を証明してくれない可能性があるため注意です。
②仕事をしていないこと
細かな条件がありますが、病気やケガで完全に休職している場合や元の仕事に戻れない時を指します。完全に休んでいなくても支給されることがありますが、これは療養の必要性や仕事内容により保険者(保険組合)が判断するため、具体的にはなんとも分かりません( ゚Д゚)
③4日以上休んでいること
1~3日までの休みは「待期期間」と言い支給対象外のカウントです。4日以降で支給開始となりますが、待期は【連続した3日間】が必要になるため覚えておきましょう。公休や有休なども待期期間のカウントに含まれます。

④給与がないこと
正しくは【給与<傷病手当金】です。まったく0円でなくても、傷病手当金の支給額より給与が下回っていれば、支給対象(差額支給)となります。障害年金なども収入に含まれます。
どのくらい支給されるのか?

支給は1日ごとに受け取ることができます。「標準報酬月額(給与の総支給と思ってください)」の直近12カ月の平均額になります。1日支給のため平均額を30日で割った額の2/3の額✕申請日数となります。
〇月収平均30万円の人 300,000÷30×(2/3)= 6,670円/日の支給
標準報酬月額の計算式を含めると算出するのも面倒なので、この位かなと試算するだけで大丈夫だと思います('◇')ゞ他にも、収入がある方は支給額が減額される可能性があるため注意が必要です。
特に、障害年金を受け取っている方が傷病手当金を受け取っていると、後から返金命令があるため把握しておくと良いです。
いつまで支給されるのか?

3日間の待期を経て4日目から1年6カ月の支給となります。1年6カ月以降に関しては傷病手当金は支給されないため、引き続き療養の必要性がある方は【障害年金】の申請をしましょう。この1年6カ月の間に、復職などで収入が発生し、一時的に支給がなかった期間も通算されます。初支給日から1年6カ月となりますよ('◇')ゞ

現在療養中の病気やケガで受給しているときに別の病気になった場合はどうなるか(+_+) 傷病手当金はその傷病名に対して支給されます。因果関係がある病気は審査されますが、A疾患中にB疾患になった場合に、支給期間は各々1年6カ月となります。重複期間は支給は倍になったりしませんよ('◇')ゞ 個人からみると、支給期間は1年6カ月以上の方もいるっちゃいますね。
傷病手当金の注意点

特に①と②が重要となります。
①法定給付と任意給付
法定=絶対やれ 任意=お任せ と傷病手当金の取り扱いは加入している保険者(保険組合・市町村)によって違います。患者さんが加入している保険者によっては、この制度自体の取り扱いがない可能性がありますので、ここは要チェックです。
②被保険者本人のみ
記事冒頭に記載しましたが、この制度の趣旨はサラリーマンの給与保障です。被保険者とは保険者(保険組合等)に加入している人を指します。被保険者には「本人」と「家族(扶養)」の2種類があります。傷病手当金で保障されるのは「本人」のみとなります。会社の退職のタイミングや支給金額によっては扶養の状態で傷病手当金を受給する方法もありますが、複雑なのでここでは飛ばします( `ー´)ノ
「資格喪失後の継続給付」や「加入後の給付開始期間」については改めてまとめたいと思います。
傷病手当金申請の料金

傷病手当金の申請には「意見書」を病院に記入してもらわないといけません。この文書料は診療報酬点数100点=1000円となります。3割負担だと300円の文書料がかかります。これは1通に対しての料金ですので、複数枚の記入依頼の場合は文書料がその分かかってきます。
自費診療でも傷病手当金の支給を受ける事ができますが、そうした場合交付料も自費となるため病院によって設定された金額で徴収されます。保険点数に準ずると思いますので1000円+消費税になると思います。
傷病手当金の申請方法
申請方法は簡単です。保険者のホームページから申請用紙を取得して、①自分が記入する所②会社が記入する所③病院が記入する所を全て記入して、保険者へ提出します。
健康保険傷病手当金支給申請書 | 申請書のご案内 | 全国健康保険協会
(申請方法は保険組合によって違います。保険証の保険者を確認ください)
会社の事務や労務士さんが用紙の取得や記入を教えてくれたり、記入してくれたりする所もありますので、会社の労務担当の方に一度聞いてみても良いかもしれません('◇')ゞ
病院へ③の記入をお願いするタイミングで、証明期間(休んだ期間)を確認されます。どの期間で傷病手当金の証明を書いてほしいかを把握して病院へ提出しましょう。
給与保障保険があるように、やはり働く人にとっては収入がなくなることはとても負担ありますよね。このような制度もあるということを覚えておくことは損ではないので、ぜひご参考にしてみてほしいと思います。
医療機関の方も、傷病手当金の取り扱いは患者さんの生活がかかってい可能性があります。証明可能な期間の事で患者さんとトラブルになる可能性はそれに比例すると思われます。しっかりと、治療内容や治療期間の説明をすることはやはり大切ですね。
傷病手当金は取り扱いがナイーブな側面がありつつ、業務として頻回に発生してきます。院内のルールは明確にしておいたほうが良いでしょう('◇')ゞ
【必ず】活用しよう!高額医療費制度の活用方法③〈世帯合算編〉

高額医療制度には【世帯合算】というシステムもあります。これは、個人や家族が単体では高額医療費には届かない金額ですが、合わせれば高額医療費の対象となる場合に使われます。医療費が結果的に高額になってしまったときの救済措置的な制度ですね( *´艸`)これは、自己申請しなければ自動的には適応されませんので、患者さんもしっかりと理解しおきましょう。
世帯合算とは

高額医療費の支給を受けるためには、自己負担上限額(所得によって異なる)を超えていなければいけません。自己負担上限額については〈基礎編〉を参考にしてください。
単体の支払いではこの上限額に達しない場合があります。しかし、財布の中からはしっかりと高額医療費対象のお金が出て行ってしまっています。そこで単体の支払いを【合算】することにより、高額医療費の対象として申請できるという制度です。
合算金額の計算などは、病院窓口ではできないため自身で高額医療費申請をする必要があります。こちらも〈基礎編〉を参考にしてください。
合算の基礎的考え方

高額医療費に付随する制度のため、高額医療費制度の基礎がそのまま適応となります。
【①患者1人ごと②月ごと③病院ごと④入院・外来ごと】に計算されます。合算では各々の計算条件を反映させます。医療従事者はレセプト単位が適応と考えると良いでしょう。このままでは分かりにくいで以下にまとめていきます('◇')ゞ
合算ができる対象

全部で4つ合算ができる対象があります。
①同一世帯:ここでいう同一世帯とは保険証が同じであることです。加入者(本人)とその扶養(家族)の相互のみで適応されます。家族でも社保と国保だったり、同じ社保でも加入者(本人)同士は合算ができません。
②外来・入院:外来と入院の会計は別扱いになります。もし同月内で入外があった場合は合算の対象となります。
③複数病院:A病院・B病院・CクリニックやA薬局・B薬局など、健康保険を使用した場所の会計は、病院や薬局関係なく合算対象となります。
④介護保険:高額医療と高額介護サービス費に関しては1年単位で合算し、上限額以上になると支給対象となります。
合算の条件

合算にはいくつか条件があります。まず、合算対象が同じ月であることです。
それと、同一保険に加入していることです(前述の通り、本人と扶養者のみ)。
同一月の同世帯のみですが、その中でも窓口負担が21,000円以上の支払いがあった場合のみ合算が可能です。

この図のように、一つの窓口で21,000円以上の自己負担があった場合は合算できます。合算した金額が高額医療費の上限額より高ければ払戻があるということです。A病院では21,000円の支払いがあったが、B病院では21,000円以下の支払いしかなかった場合は合算ができません。
21,000円以上とはあくまで、医療費全体ではなく窓口で自己負担した分になります。3割負担ですと、約6800点の診療…家族の合算ならあるかもしれないが、本人の合算は件数はあまりなさそうですね( ゚Д゚)
合算の4パターン

保険区分として4つの合算パターンがあります。
◇一般(70歳未満)同士の合算
高額医療費のア~オの所得区分と関係なく、21,000円以上の支払いがあった場合のみ合算が可能です。合算した額の自己負担上限額は所得区分に準じますよ。
◇高齢受給者(70~74歳)同士の合算
70歳以上は窓口21,000円未満の支払いでも合算が可能です。個人の外来自己上限額があるため、そちらを先に計算します。外来費の算出ができたあと、入院や世帯の合算が可能です。
◇一般と高齢受給者の合算
同じ保険者世帯内でも年齢により発生する事例です。合算方法は一般は21,000円以上であること。高齢受給者は外来費用を算出して入外の合算をし、一般と合算します。合算後の高額医療自己上限額は一般の所得区分ア~オの計算式を適応します。
◇後期高齢者(75歳以上)同士の合算
高齢受給者の合算方法をそのまま適応します。ただし、後期高齢者は一般や高齢受給者と合算ができないため、後期高齢者同士のみの合算対象となります。
合算方法の一例

同一世帯、父(72歳2割)と母(70歳2割)と子(50歳3割)で高額医療の区分は高齢で一般、一般でウの区分の家族がいたとします。
家族全員が同一月に病院の診療を受けました。
父はA病院の外来300,000円とB病院の外来が200,000円の診療を受けました。2割負担が、高齢者の高額医療上限額以上のため各窓口は18,000円の負担となります。AとBを合算して外来自己負担上限18,000円のため「①償還18,000円」は合算により払戻対象となります。
母はA病院に入院し総医療費400,000円の診療を受けました。2割負担が高額医療上限額以上のため窓口では57,600円の負担となります。これを父の自己負担分の18,000円と合算します。上限額が57,600円のため「②償還18,000円」は合算により払戻対象となります。
子はA病院外来で総医療費80,000円の診療を受け3割負担の24,000円を負担します。窓口負担が21,000円以上あるため、父と母の診療費と合算します。父・母は合算後の自己負担が57,600円のため、子と合算し81,600円となります。
子の自己負担上限額の計算式(ウ)を適応すると限度額は87,430円になるため、合算金額が限度額より少額となります。よって、子を合算しても払戻(償還)金はないということです( ゚Д゚)!
結果、①と②の合計金額36,000円が合算により払戻(償還)されます。
もう訳が分かんなくなりそうですね(+_+)・・・
世帯合算による償還金額はまあまあな金額になる時もあります。基本的には自己申請になるため、患者さん自身がこれを把握しておく必要があります( ;∀;)しかし、知らない方が多いと思いますし、患者まかせではお役所仕事になってしまいます。病院職員はせめて、聞かれたときに説明してあげられるようにしておくことは必要だと思いますよ('◇')ゞ
医療制度が複雑で患者さんは自身が制度を知らないことを「病院の説明不足」と被害者意識を持ってしまいます。制度の案内なんかに時間をかけられないのが現場の実情と思われますが、「医療は仁術なり」の精神で対応していければと思います( *´艸`)
具体的なQ&Aが載っているので参考になった書籍
|
Q&Aでわかる【医療事務】実践対応ハンドブック 2019年版 [ 日本病院事務研究会 ] 価格:1,944円 |
公費医療制度の基本的な考え方を捉えよう

医療制度の中には、通常の健康保険の他にも公費(国のお金)で医療を受けれるというものがあります。公費医療制度には様々な種類がありますが、一つ一つがとても複雑で「なにがなんやら」と言う方も少なくないと思います。そこで、公費医療制度を大きな枠組みで捉えて少しでも制度を理解していただければと思います('◇')ゞ
公費医療制度とは

公費医療とはすべて我々の税金で支払われています。
その支給対象者は各制度の法律で定められた条件に当てはまる人となります。
公費医療制度は大きく分けて【公衆衛生】的、【社会福祉】的、【研究】的、【国家補償】的な制度です( `ー´)ノ
公衆衛生的
衛生状況の底上げを原理として、健康を損なう可能性のなるものに助成を助成します。主に感染症など、広がると社会全体の環境が悪くなってしまうため助成をし、衛生状況を保つための公費です。
社会福祉的
様々な生活背景の問題に対し、助成します。生活環境の改善や自立をサポートする目的として、生活保護や児童福祉などが挙げられます。
研究的
疾患の原因や治療法が確立されていない病気に対して、医療研究費の名目で助成されます。
国家補償的
戦争や公害などによる健康被害、つまり国家に責任のある医療に関して助成されます。
公費医療制度の種類

大きく分類すると4つのカテゴリーからなる公費ですが、さまざまな制度が存在します。それぞれの法律があり、それに準じて支給されます。ほぼ申請には医師の診断書が必要であったり、医療機関を受診する際には「受給者証」などの証明証を保険証と共に提示する必要がります。一例はよく利用があると思われる制度をまとめました。これらはすべて国の税金により支給されます。
これらの他に、地方自治体(市町村)が運営する公費医療制度があります。【子ども医療】【母子(ひとり親)医療】【障害者医療】などです。上記の一例とは異なり、国ではなく地方自治体が運営しているため、市町村レベルによって制度内容が変わってきます。しかし、税金で賄われているため公費負担医療といえるでしょう。
公費医療制度の優先順位

今回の話の肝ですが、公費負担の医療制度はめちゃくちゃ種類があります。そして、それらを併用する方も沢山います。利用している患者や病院事務員も時々「?」となってしまう時があり、何を優先させて、何と併用できないのか。と訳が分からなくなってしまします( ;∀;)
優先順位の考え方
①基本的には健康保険が第一優先となります(公費全額負担の制度も存在します)。
②国家が保障する公費医療を適応させます。
③市町村(地方自治体)が運営する公費医療を適応させます。
③’ 生活保護の場合、国家公費の次に生活保護を優先させます。生活保護と地方公費は併用がないと思って良いでしょう。もちろん、全額生活保護による支給の方もいます。
複数の公費医療の優先順位
|
優先順位 |
法別 |
対象 |
|
1 |
13 |
戦傷病者 |
|
2 |
14 |
|
|
3 |
18 |
原爆被爆者 |
|
4 |
29 |
新感染症 |
|
5 |
30 |
心神喪失者 |
|
6 |
10 |
|
|
7 |
11 |
|
|
8 |
20 |
精神措置入院 |
|
9 |
21 |
精神通院 |
|
10 |
15 |
更生医療 |
|
11 |
16 |
育成医療 |
|
12 |
24 |
療養介護医療 |
|
13 |
22 |
麻薬措置入院 |
|
14 |
28 |
一二類感染症 |
|
15 |
17 |
育成医療 |
|
16 |
79 |
障害児医療 |
|
17 |
19 |
原爆被爆者 |
|
18 |
23 |
養育医療 |
|
19 |
51 |
|
|
20 |
38 |
肝炎特別促進 |
|
21 |
52 |
小児特定疾患 |
|
22 |
53 |
児童福祉措置 |
|
23 |
66 |
石綿被害者 |
|
24 |
25 |
中国在留邦人 |
|
25 |
12 |
国の公費は表のような優先順位となります。
1~3の公費は「公費優先」のため、健康保険は適応せず全額公費負担となります。その他は健康保険との併用となるため、健康保険を優先させその後に国の公費の適応となります。
地方自治体の公費同士の併用は原則ないと考えて良いと思いますが、市町村により取り扱いがことなるため、問い合わせた方が間違いないでしょう( ゚Д゚)
公費医療で注意すること
・適応期間の確認
公費医療は発症した時期や、申請日、認定日と適応になる時期が変わってきますそれぞれの法律により、適応日が変わりますので注意です。もし、実際に治療を開始していても遡及(さかのぼって)助成を受けられるかは確認した方が良いでしょう。
もちろん、終了日もある公費がありますので利用期間をしっかりと把握し、再申請される必要があるものは注意しましょう。
・受給者証や管理票
それぞれの公費により呼び方は変わりますが、「受給者証」を保険証と一緒に病院へ提示しなければいけません。もし忘れた場合は助成を受けられないため注意です。
公費によっては【自己負担上限額】が決まっているものがあります。自己負担が1万円/月であれば、1万円以上支払った場合にはみだし分のみを助成する形です。この自己負担を記録するため【自己負担上限額管理票】を発行する制度もあります。これも病院へ持参しなければ正しい料金で助成を受けることができないです。
・病院が限定される制度
主に「研究的公費医療」が対象となりますが、登録病院のみ助成適応となる制度があります。登録病院や薬局を確認し、もし他の病院へかかりたい場合は事前に申請する必要がありますので、受給者証を確認しましょう。
・地域が限定されている制度
主に「地方自治体公費医療」ですが、住所地の都道府県やより狭域のみで適応となる制度も存在します。必ず受給者証に記載があるためチェックが必要です。この場合、事後申請で助成金を払戻請求をすることができます。
まとめ
・公費には4分野があり国運営と地方自治体運営に分けられる
・原則①健康保険②国公費③地方自治体公費③’生活保護の順で適応される
・国公費には優先順位があり、地方自治体公費は併用は原則なし(問い合わせを)
・各公費には「受給者証(証明証)」があり、医療機関に提示する必要がある
と公費医療制度の原則を書きましたが、あくまで原則的考え方でありはみ出し者も存在します。しかし、全体像を把握することは各制度を理解する上でとても大切です('◇')ゞ患者さんも病院さんもしっかりと理解して制度を活用していきましょう( `ー´)ノ
公費負担の勉強のおすすめ書籍
 |
医療従事者のためのわかりやすい公費負担の知識 [ 細谷邦夫 ] 価格:1,728円 |
↑とても読みやすいです。基礎を知りたい方はこちらですね。
 |
医療事務の現場で役に立つ公費説明のポイント 患者さんに大切な情報をしっかり伝える!/医療事務総合研究会【1000円以上送料無料】 価格:1,620円 |
↑実務レベルで患者対応をマスターしたい方はこちらがより参考になります。
 |
価格:4,104円 |
![]() ↑基礎知識がないと難しいですが、より深く理解したい方はチャレンジ('◇')ゞ
↑基礎知識がないと難しいですが、より深く理解したい方はチャレンジ('◇')ゞ
【必ず】活用しよう!高額医療費制度の活用方法②〈多数該当編〉

それでは前回のおさらいです。高額医療費制度とは「健康保険診療」の時に「その月」の「自己負担」を「所得に応じて減額」してくれる制度でした。そして、申請方法には「事前=限度額適応認定」と「事後=高額医療費支給」がありましたね('◇')ゞ
ほとんどの方は、ここまで知っていればほぼ問題はないと思いますが、諸条件によりより細かな制度を使用することもできます。
長期的な高額医療費の利用(多数該当)
ここでいう長期=4か月以上を指します。高額医療費制度には1年間で4回高額医療となった場合に、4か月目よりさらに安くなるという制度です( ゚Д゚)
高額医療の原則

高額医療費制度の原則として、その対象となる医療費は「患者1人」「毎月」「病院単位」「入院・外来別」に計算されます。患者が違えば家族でも同一とはみなされませんし、患者が同一でも入院と外来の医療費は同一とみなされないという基本があります。
これらは【合算】が可能ですが、今回は「多数該当」のお話ですので注目していただきたいのが「月ごとに計算」するという捉え方です。これを念頭に以下を読んでみてください('◇')ゞ
多数該当時の医療費

高額医療費の一覧の左側に「3月以上」や「多数該当」と表記がある欄があります。
1年間に3回以上の高額医療費の対象となった場合に、4回目より実際にかかった医療費に関係なく、支払い額が一定となる制度になります。
③「ウ」の所得区分に属していて、3回以上高額医療になった場合は4月目以降より、医療費が44,400円に固定されます。この【多数該当】の制度は特別な申請は必要なく、病院が勝手にカウントしてくれます。(限度額適応認定証提示の場合)
多数該当のカウントの仕方

初めて高額医療費の対象となった月から直近12カ月が対象となります。
たとえば、7月高額医療適応(カウントスタート)となった場合、8月・9月も高額医療対象なら10月の高額医療は「多数該当」の取り扱いとなります。その後、11月・12月が高額医療対象外でも、直近12カ月は有効のため1月の高額医療は「多数該当」の取り扱いとなります。そして、翌年6月にカウントは終了となります。
翌年8月に高額医療が発生した場合は、再カウントスタートとなるため、9月・10月の高額医療を経て、11月からの取り扱いとなります。
高額医療適応から12か月以内に3回(月)以上高額医療対象となった場合に適応されあるということです('◇')ゞ
70歳以上の多数該当

70歳以上の場合は、高齢者の高額医療費の適応になります。
( )書きの金額が多数該当の対象金額となります。70歳以下の方と適応条件はまったく同じです。高額医療費や多数該当に関しては、高齢者でもあまり優遇されている感じはないですね( ゚Д゚) 区分Ⅰ・Ⅱに関しては多数該当という考え方自体なく、高額医療費が低価格のため、連続で高額医療となっても金額は変わりません。
注意点として、高齢者の高額医療費の計算は病院が勝手にしてくれるシステムとなっています。ただ、3割負担の方は「現役並み所得Ⅲ」1割の方は「一般」で計算されてしまします。多数該当も同様になるため、所得が「Ⅲ」又は「一般」以外の方は【限度額認定証明証】を発行するか、一旦支払いをして市役所へ払戻(償還)手続きを行う必要があります。
「一般」の方は外来上限額が設定されていますが、これは多数該当のカウントには数えません。しかし、年間上限が設定されています。「一般」の方はあくまで、57,600円の高額医療が3回以上続いたときに44,400円となる仕組みです(+_+)分かりにくい……
途中で保険証が切り替わった場合
社保から国保に変わった場合は多数該当の通算はされません。
社保・国保から後期高齢者(75歳)に変わった場合は多数該当の通算はされません。
これ以外でしたら基本的には通算されます。①社保→社保(転職など)②国保→国保(引っ越しなど)③国保退職者→国保④船員→船員(他県移動)➄社保→社保任意継続などが挙げられますが、通算されます。
後期高齢者医療保険への切り替えは75歳になる日のため、月の途中で保険が切り替わります。切り替わり月は多数該当に認定されますが、それ以降は期間が通算されませんので、ご注意ください。
途中で病院が変わった場合

転医後の病院では前の病院で「いつ」「いくらの」支払いがあったかは分かりません。多数該当の通算対象だとしても、把握はできないのが現状です。
パターン①領収証などを見せて通算対象にしてもらう
病院さんによって対応はことなりますが、高額医療が対象になっているかは医療事務であれば領収証を見れば分かります。領収証によって通算されているとわかれば、それなりに対応してくれる病院もあります。もしくは、事前に前の病院から多数該当を証明する文書や電話連絡などで連携をとってもらうのも一つの手かもしれません。
ただし転医月は双方の病院で中途半場な医療費となり高額医療費に届かない可能性もあります。その場合【合算】できますが、自身で保険者へ払戻(償還)請求をする必要があります。
パターン②病院から保険者に連絡をとってもらう
患者の加入している保険者に多数該当の問合せをしてもらい対応してもらう方法です。しかし、昨今は保険者に問い合わせても「個人情報ですので」と教えてもらえない可能性もありますので、望み薄でしょう。
パターン③自分で償還(払戻)請求をする
面倒ですが、これが一番現実的かも…(+_+)
一旦病院窓口では支払いを行い、多数該当月がある場合は加入している保険組合に払戻請求をすると、ちゃんと戻ってきますよ。
多数該当で転医の複雑な事情をお持ちの方は、他の申請もあると思いますので一緒に払戻(償還)請求をされると良いでしょう。
どうであれ、病院の領収証というのはいろいろな助成に必要なケースがありますので保管しておくと良いでしょう( `ー´)ノ
医療従事者の方の注意点
数該当の通算は患者さんが知らないことが多々あります。医療機関で把握してあげることもホスピタリティーのひとつでしょう('◇')ゞ電子カルテなどでは自動計算してくれますが、紙カルテ等の場合はレセプト管理の時に通算対象を把握すると良いと思います。
特に保険切り替わりにより、通算が引き継げないケースはしっかりと把握し患者さんに説明をしてあげてください。特に入院担当の医療事務員はしっかりと制度を把握しておく必要がありますね( *´艸`)
後期高齢者75歳達成月は月途中で所属する保険者が分かれるため、請求方法が特殊です。達成月のみ前期高齢保険者と後期高齢保険者へ患者自己負担分の内訳は1/2ずつとなります。
簡単ではありますが、高額医療費制度の多数該当のシステムです('◇')ゞ やや複雑ではありますが、長期間高額な医療費が発生するとより安くなることだけを覚えておいてください。いろいろな医療の仕組みがありますが、基本は憲法で定められている【生存権】を軸になっています。困った時には、救済制度があるかもしれません。困ったらググればいいのです( `ー´)ノ
これだけは知っておきたい【子ども(乳幼児)医療費助成制度】のこと
- 子ども医療費助成制度について
- 子ども医療費の申請方法
- 子ども医療費の助成内容
- 子ども医療費の対象年齢と「名称の違い」
- 対象地域と償還払い
- ほかの制度との関係
- 子ども医療の申請が間に合わずに病院へかかった時の対応
- 病院対応の注意点(病院側)
 親は子どもの健康を願うものです( *´艸`)元気で育ってほしい。そんな願いを後押ししてくれるのが【子ども医療費助成制度】です。子どもの医療費が安くなり、病院への敷居が低くなります。そんな子ども医療をまとめます。
親は子どもの健康を願うものです( *´艸`)元気で育ってほしい。そんな願いを後押ししてくれるのが【子ども医療費助成制度】です。子どもの医療費が安くなり、病院への敷居が低くなります。そんな子ども医療をまとめます。
子ども医療費助成制度について

赤ちゃんや子どもは病気やケガをしやすいもの。子育て世代には病院へ連れていくことをためらってしまう経済状況の方もみえると思います。そこで、より子どもを育てやすく、経済的負担を和らげるために制度が作られました。
子ども医療費助成制度(以下、子ども医療)は国の政策ではなく、都道府県と各市町村の助成制度となります。管轄も地方自治体となります。各市町村により呼び名が「子ども医療費助成制度」や「乳幼児医療費助成制度」「小児医療…」「義務教育児童…」とさまざまです。年齢によっても呼び名が変わるところもありますが、今日は代表して「子ども医療」と紹介していきます。
お子さまが産まれたら、すぐに申請して受給者資格を取得しましょう( `ー´)ノ
子ども医療費の申請方法

各市町村により申請方法が異なります。インターネットや電話にて必要書類や物品を確認してから、申請に行きましょう!ですが、必ず子どもの健康保険証は必要となりますので、事前に自分が所属している健康保険の窓口に申請をしましょう。社保:会社であれば、保険証の申請のために「戸籍謄本」「子どものマイナンバー」が必要になる所もあります。会社担当者にお尋ねください。国保:市町村役場の場合は、出生届が出されていれば、保険証の申請を行ってください。

通常、出生届等があった場合に役所の方が、「子ども医療」や「児童手当」「検査補助」等の手続きが必要なものを一覧として教えてくれます。流れに沿っていけば、自ずと申請できますので心配しなくても大丈夫だと思います('◇')ゞ 申請後「子ども医療費受給者証」と言うものが発行されますので、病院の窓口で提示しましょう。
子ども医療費の助成内容
 ほとんどの場合は健康保険でカバーでいない「自己負担分」を子ども医療で負担することになります。なので、自己負担がなくなり病院の治療を無料で受けることができます( *´艸`)
ほとんどの場合は健康保険でカバーでいない「自己負担分」を子ども医療で負担することになります。なので、自己負担がなくなり病院の治療を無料で受けることができます( *´艸`)
ただし、管轄が各市町村になるため助成内容も住所地によって変わってきます。全額助成する所、上限額があり数百円だけ支払う所と自治体によって対応は多様です。これは自治体の財政状況によって変わるためです。もし引っ越しを検討されている方は、こういった自治体のサービスを検討材料に入れておくと参考になるのではないでしょうか。
【外来通院例】
調布市の場合 0歳~6歳=無料(全額子ども医療負担)
6~15歳=200円負担/1通院(医療費-200円=子ども医療負担)
静岡市の場合 0歳=無料
1歳~15歳=500円負担/1通院
犬山市の場合 0歳~15歳=無料
16歳~18歳=1割負担(通常3割負担を2割を子ども医療負担)
と、市町村により自己負担があったり、対象年齢が変わったりります。これらは各市町村のホームページにて確認できますので、ご覧いただければと思います。
話は逸れますが、東京都には子どもの医療全般に関するウェブサイトもあります。参考にしてみてください('◇')ゞ→東京都こども医療ガイド
対象外となる費用
・自由診療(美容医療系など)
・入院時食事療養標準負担額(一部助成がある市町村もあります)
・診断書など(文書料金)
・個室代
・その他、医療とは関係のない消耗品類
健康保険対象外となる項目は子ども医療の対象外となります。必ずしも窓口負担が0になる訳ではありません('◇')ゞ
子ども医療費の対象年齢と「名称の違い」
 対象年齢は自治体によって異なりますが、全国的には「中学校卒業まで」と言うのが標準的かなと思われます。もちろん、子ども医療は拡大傾向にあるので、18歳・高校卒業までの所も増えています。住所地の役所のウェブサイトで確認しましょう。
対象年齢は自治体によって異なりますが、全国的には「中学校卒業まで」と言うのが標準的かなと思われます。もちろん、子ども医療は拡大傾向にあるので、18歳・高校卒業までの所も増えています。住所地の役所のウェブサイトで確認しましょう。
子ども医療制度の名称も様々です。6歳を起点に給付内容が変わったりする場合や、年齢によって受給者証を変えて発行する所は、名前を変えているところが多いです。手続きの手間を省くため、一貫して「子ども医療費受給者証」の名称で15歳まで発行するところもあります。
対象年齢とは年度末によって区分されるため、あくまで年齢ではなく義務教育に就学しているかが対象となりますので注意をお願いします。
対象地域と償還払い

原則、住所地の都道府県下のみ有効です。これはあくまで、病院窓口負担が軽減されることが有効であることを指します。県外の病院へかかる場合は、一度医療費を支払わなければいけません。そして「償還請求」(払い戻し請求)を住所地の市役所にて行うと、窓口負担分が払い戻されます。これは受給者証に〇〇県のみ有効と記載があるため、一度確認してみてください。
ここの有効とは病院窓口で有効という表現になります。医療費は必ず市役所に申請すれば返還されますので、県外でも完全に無効になる訳ではありませんのでご注意ください( `ー´)ノ
ほかの制度との関係

子ども医療のような福祉医療(地方の医療助成制度)は併用は原則ありません。そのため、制度は優先順位がついています。よくあるケースが「子ども医療と母子医療の両方あるけど、どうしたらよいか?」です。これは子どもは子ども医療、親は母子医療を優先するべきですが、所在地によって対応が異なるため市役所へ問い合わせをしましょう。
国の公費は健康保険の次に優先されます。合わせて地方助成も併用することが可能です。公費制度で自己負担があった場合でも、地方助成を併用することで自己負担をより減らせるシステムになります。
生活保護の方は、医療も無料となります。そもそも、健康保険の自己負担分を子ども医療でカバーするという考えから外れているため生活保護の方はこういった制度の対象外となります。
子ども医療の申請が間に合わずに病院へかかった時の対応
健康保険証の発行もそうですが、申請中に病院へかかった場合は100%自己負担でまずお支払する流れになります。後日、保険証や子ども医療受給者証が届いて病院へ提示すれば、返金に応じてくれる可能性があります。お支払したタイミングで、返金手続きに対応してくれるかを確認しましょう。
もし、病院窓口で返金されなければ「償還払い(払い戻し)」制度で全額戻ってきますので、面倒ですが会社または市役所へ自身で手続き求することになります。
病院対応の注意点(病院側)
ここからは医療機関で窓口対応される方のための注意点となります。
◆クレーム例「県外の患者さんが、なぜ子ども医療が使えないのか。どうにかしてよ。」
説明のポイントは2点【県外では使用できない】【償還払いの制度がある】です。
・地方医療助成制度は自治体で管理されているため、県外では使えません。
・県外で支払われた医療費は、役所窓口で払い戻しを受けることができます。
・なので、今回は通常(2割or3割)分のお支払をお願いします。
使えない理由をハッキリと伝えることが重要です。合わせて「償還払い」や「還付金」など日常用語ではないため、患者さんいは伝わりません。他の表現でお伝えすると親切で、納得していただけます。
◆問合せ例「子ども医療証と母子家庭医療証の両方あるけど、どちらを提示するの?」
ここで重要となるのは、名義の確認です。もちろん名義が異なれば、それぞれの医療助成制度を適応させます。名義が同一の場合は併用ができないため、どちらを適用するか役所に指示を仰ぎましょう。
もちろん、患者さんもお待ちのため受給者証のコピーを取り、患者さんが診察を受けている間に確認を取りましょう。患者さんにはその結果をお伝えして、どちらかの受給者証の返還することを推奨してあげると親切です。
簡単にまとめましたが、子どもの医療費が優遇されることはとても大切だと個人的には思います。現在の制度は高齢者負担軽減が強く、若年層はあまり優遇されていない気もします。病院へかかる必要性の低さでしょうか。選挙へ行かないから政治家も動かないのでしょうか。んー、考え物です。
ともあれ、お子さまが産まれたらこちらの申請もお忘れなきよう('◇')ゞ
【必ず】活用しよう!高額医療費制度の利用方法①〈基礎編〉

一度は耳にしたことのある高額医療費制度。実際「どんな時」「どのくらい」「どうやって」利用できるのか?そんな方に必見です。入院や高額治療が分かっている場合は【必ず】利用しましょう( ゚Д゚)!
高額医療費制度とは

そもそも健康保険制度のサービスのひとつです。なので、何らかの健康保険に加入していないと使えません。健康保険診療でない美容系の医療では使用できない制度となります。健康保険制度についてはこちらをご覧ください。

医療費は医療保険でカバーされている部分と自己負担分によって構成されています。ほとんどの方は自己負担分は3割です。しかし、医療費全体が高額になると、その3割ですらかなりの額になってしまいます。そこで、高額な医療になった場合に限り自己負担分を軽減させる制度が【高額医療費制度】になります。そのままですね( *´艸`)
特に入院の時に使用しますが、外来でも使用はできます。そこまで外来で高額になることはないので入院の時に気にすれば良いと思います('◇')ゞ
いくら安くなるのか?

では、実際いくら安くなるの?というのが現実的な疑問で最も重要なことでしょう。その割引率は年収によって変わります。①~➄の段階に分かれ、通常ア・イ・ウ・エ・オと表現されます。真ん中の列が計算式ですが…複雑ですね( ;∀;)
③ウの方の場合 医療費100万円とすると
通常(3割負担):1,000,000×0.3=300,000円の負担
高額医療費制度 :80,100+(1,000,000-267,000)×1%=87,430円
差額=212,570円お得
となります。だいたい頭の料金(ア=252,600、イ=167,400、ウ=80,100円)がベースとなり、それ以上料金が上がりにくいシステムになっています。この数字だけ覚えておけば支払い金額は分かります。
これは月単位での支払い上限になるため、月が替わると計算式もリセットされます。例えば、月またぎの入院は料金が割増になる可能性があるので、可能であれば当月内で退院できればgood!です( ゚Д゚)
高額医療費制度の対象外となるもの
残念ながら対象外のものがあります。【健康保険診療対象外】のものです。
・自由診療(美容医療等)
・文書代(診断書等)
・個室代
・病衣等のアメニティグッズ
・TV代や電気使用料
・食事(入院中の食事料金は保険適応ですが、高額医療費からは除外されます)
などと、「医療費」以外の付加的な項目は対象外となりますので注意を!!
高額医療費制度の申請方法
高額医療費の申請窓口は保険者(健康保険組合)です。各会社の事務担当の方や保険証に書かれている組合のホームページでも申請用紙を取り寄せる事ができます。国民健康保険の方は各市町村役場の窓口になります。
申請方法には2種類あります。「事前申請」と「事後申請」になります。
1:事前申請【限度額適応認定証】

限度額適応認定証を保険者へ申請することにより、認定証が発行されます。これに、患者さんの「ア~オ」の限度額区分が記載されています。保険証と一緒に認定証を病院へ提示すると、病院側が高額医療費を計算して窓口請求を減らしてくれるシステムです。
これは、すでに医療費が高額になることが想定されている方が対象となります。事前に入院や頻回の通院が必要と分かっている方は、【限度額適応認定証】を事前手続きをしましょう。だいたい発行には1週間程度かかります。もし、証明証が間に合わず病院での手続きができなかった場合は「事後申請」が可能です。有効期限があるので注意しましょう('◇')ゞ
【参考】全国健康保険協会(協会けんぽ)ウェブサイト:限度額適応認定証申請
2:事後申請【高額医療費支給】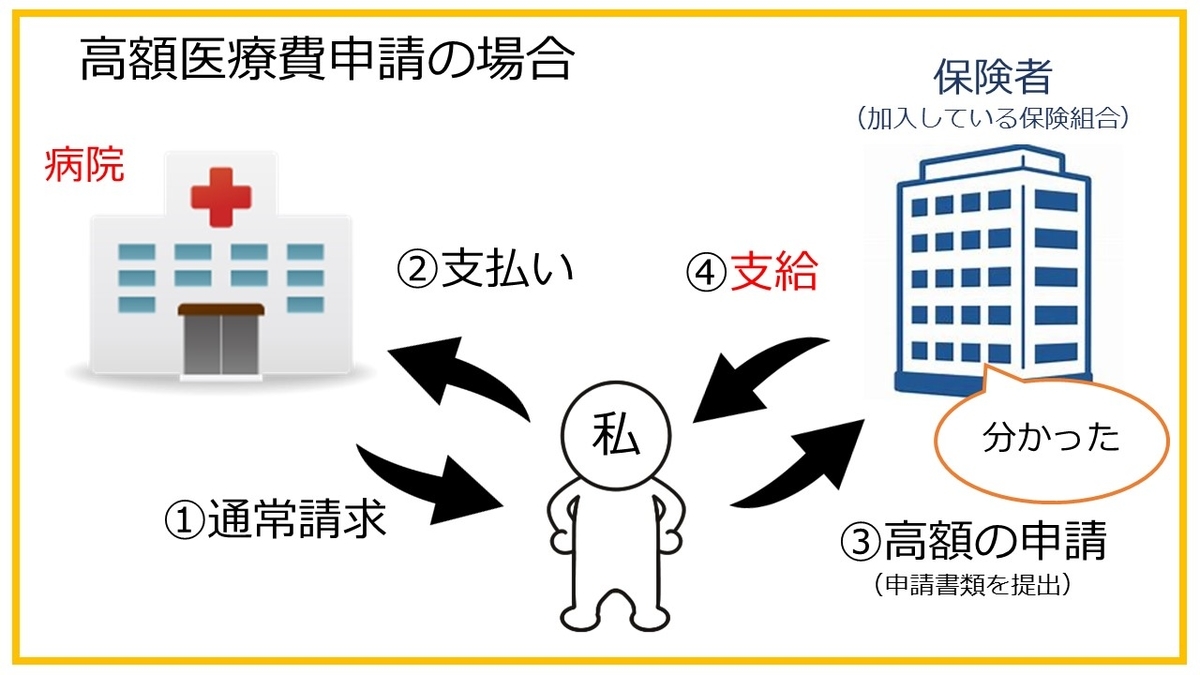
前述の認定証がない場合、病院が患者さんの限度額区分が分からないため高額になろうと、通常料金で請求が発生します。ここは患者さんが一旦支払いを行います。領収証を合わせて、【高額医療費支給申請】を行うと高額医療費負担分が戻ってきます。
このシステムは認定証が間に合わない時や、その月の【合算】により結果的に高額医療費支給の対象となった時に申請するものになります。支給には審査が必要なため、時間がかかるケースがありますが、2~3か月くらいで支給されるでしょう。
申請有効期限は2年間になります。金銭的な負担もあるため、早めに申請しましょうね('◇')ゞ
【参考】全国健康保険協会(協会けんぽ)ウェブサイト:高額医療費支給申請
高齢者(70歳以上)の高額医療費制度

70歳以上の方(65歳以上の障害者)は高齢者の限度額計算の対象となります。
高齢者の方は一般の健康保険・国民保険と違い独自の計算式を持っています。そのため、70歳未満の方と高額医療の取り扱いが異なるため注意が必要です( ゚Д゚)!

計算方法は独自ですが、捉え方は一般の方と一緒です。大体の上限は頭の80,100円等の金額を頭打ちとして、そこからはあまり増えていきません(月単位)。大きく違う所は病院で自動的に計算される点です。前述の通り、病院窓口で適応させる場合は認定証の提出が必要でしたが、高齢者は病院窓口で自動的に適応されます。
これにも落とし穴が!保険証で確認できる区分は2種類「現役並み3割」「一般1割」のみです。3割の方は「現役Ⅲ」を1割の方は「一般」の項目で自動計算されます。しかし、3割の方で「現役Ⅱ」「現役Ⅰ」・1割の方で「区分Ⅱ」「区分Ⅰ」の方がみえます。そういう方は限度額認定証の発行や高額医療費の申請対象となります。
親切なのか、ややこしいのかわからないですね( ;∀;) 年収で思い当たる方がいましたら、市町村役所(広域連合会等)へ問い合わせてみるといいでしょう。
【参考】厚生労働省:後期高齢者広域連合ページ(連合ページで各都道府県へ)
高齢者高額医療負担額は平成30年8月が最終改訂となっています。(R1.8月現在)多々のウェブサイトでは旧式の案内の所も少なくありませんので注意しましょう。
その他(公費の併用・多数該当・世帯合算等)
他にも高額医療費制度を使う上で、複雑な事情がある方もみえると思います。公費制度を利用している方、高額医療を長期で使用する方、家族で高額医療を使用する方など。様々なパターンに合わせてより深く以下にまとめます。
【必ず】活用しよう!高額医療費制度の利用方法②(ただいま作成中)
ともかく、高額医療費制度は「保険診療の時に安くなる」と覚えていただければ、あとは病院さんやインターネットでも申請方法は分かります。こんな制度があるということだけ覚えておけば「いざ」と言うときに役に立つと思いますよ( `ー´)ノ
東京都後期高齢者医療広域連合ウェブサイト
全国健康保険協会ウェブサイト
ナツメ社 わかりやすい公費負担の知識
保険医協会 公費負担医療等の手引き
腰痛診療ガイドラインの改訂第2版が仕上がりました

このたび、腰痛診療ガイドラインの改訂がありました。2012年の発行以来、改訂第2版となります。あくまで、治療の正解は書いてありませんが、「道しるべ」となるものになります。日々苦しむ患者さんと奮闘する医師・医療関係者の努力により、高品質のエビデンス(信頼根拠となるデータ)が集まり作成されています。ガイドラインは90ページですが、その努力を思うと1ページ1ページに魂を感じます( ゚Д゚)このガイドラインを上手に使い、これからの患者さんにフィードバックしていきたいです。
腰痛診療ガイドラインとは

現代医学でも腰痛治療とは「発展途上」の段階にあります。その病態(原因)は様々で、それに合わせた治療法も多様化されています。より複雑化した腰痛治療の「道しるべ」を記した本になります。ちなみに腰痛は日本人の約10人に1人が感じており、職場でのけがや病気の約60%を占めるほど、【国民病】と言っても過言ではない人数(T_T)私はまだ腰痛には苦しんでいませんが、猫背なのでいつピキッとくるかドキドキです。
腰痛治療ガイドラインのサマリー
①原因は3つに大別される。・重篤な基礎疾患(がん、感染、骨折など)・下肢の神経症状を併発する疾患・各種脊柱構成体の退行性病変(ヘルニア・狭窄症など)
②急性腰痛患者の自然経過は、自然軽快を示すことが多く、概ね良好。慢性の場合は旧姓に比べ不良である。
③運動実施郡に対して、普段運動していない群に腰痛発症リスクは増大する
④仕事や職場における心理社会的因子は、腰痛発症や予後に関与する。
⑤急性腰痛に対しては、安静よりも活動性維持ほうが有用である。
と、無理やり気になったところを5点まとめましたが、これらは絶対ではなく推奨レベルがあり、医師がこの通りに診断するとは限りませんのでご了承を('◇')ゞ
原因が特定できない腰痛は85%!?
一口に腰痛と言っても、原因はヘルニアや狭窄症、がんや骨折、動脈瘤や腎疾患などがあります。そして原因が分からいない(正確に診断できない)腰痛はなんど85%あります。85%も原因分かんないのかい( ゚Д゚)!と思いましたが、どうやらアメリカの文献引用のようで、日本での診断率を参考と85%は見直し傾向にあるようです。整形外科医の報告では日本人は椎間関節性が22%で多いようです。
腰痛にお悩みの方は一度読んでみてはいかがでしょうか。かなり専門的な言葉ばかりですが、一定の治療方針が理解でしますし( ゚Д゚) 整形外科の医療従事者は必見です。
健康保険ってなに?健康保険のシステムを知ろう[健康保険制度の総論]

日本では「国民皆保険」と皆さん何らかの健康保険に加入しなければいけないルールです。ざっくりと、その中には会社(職域)で加入する【健康保険】、自営業等の方が加入する【国民健康保険】、高齢者が加入する【後期高齢者医療】に分けられます。
そもそも健康保険とは何か
1961年からすべての人が健康保険に加入する「国民皆保険制度」がとられました。国民全員から徴収した積立金を、病院へかかる人へ還付する形で健康保険制度が生まれました。患者さんは保険料を支払う代わりに「健康保険証」が発行されます。この健康保険証を提示することにより、積立金から医療費が支払われます。医療費は年齢によって、【自己負担割合】があり、無料ではありません。これを一部負担金や窓口負担割合と読んだりしています。詳しくは[病院で支払う医療の【自己負担分】を知っておこう]をご覧ください('◇')ゞ
加入する健康保険のどのくらいの種類があるか
それぞれの方が加入している健康保険は様々です。ですが、誰もがどれかの健康保険に加入しています。生活保護等の生活が苦しい人は加入されていない方も見えますが、それは生活保護法のお話の時に説明したいと思います。では、以下の種類があります。加入している保険組合等のことを「保険者」と呼び、我々はその「保険者」に加入している「被保険者」と表現します。
健康保険(職域保険)

職場単位を基本として加入する保険者(組合)が異なります。中小規模の企業は【全国健康保険協会(協会けんぽ)】へ所属しています。船員や日雇の方もここに所属します。大企業の場合は自前で保険組合を作っている所が多いです。例えば「トヨタ健康保険組合」などです。他にも、自衛官が加入する保険者や公務員が加入している保険者があります。雇われている方は、必ずどれかの健康保険に加入しています( `ー´)ノ
保険料は会社と労働者が折半して給与から天引きが基本ではないでしょうか。どの保険者に所属しても一部例外もありますが、基本的には受けられる医療サービスは一緒です。
国民健康保険

自営業の方が入る保険になります。上の職域保険では何かしらの会社に所属していないといけませんが、それらに属さず生計を立てている方が加入しています。窓口は各市町村の役所となります。他にも【国保組合】があり、普通の国民健康保険とは違い、職種によりそれぞれ組合を作っています。「医師」「薬剤師」「建設業」「食品」など独立して仕事をしている方々が集まり国保内で組合を都道府県単位で作っています。
後期高齢者医療

職種や雇用形態とは関係なく、「後期高齢者医療制度」には年齢によって加入を義務付けられます。保険者は〇〇県後期高齢者医療広域連合となります。①75歳以上の方、②65歳以上で障害認定がある方と加入条件は①②になります。後期高齢者医療は自己負担の割合が収入により変わります。保険証には有効期限と負担割合の記載があるので、確認しましょう('◇')ゞ健康保険(職域保険)と国民健康保険と違い、扶養者としての取り扱いがないため、1人1人に保険証が発行されます。後期高齢者医療には様々な医療費的な優遇がなされているような気がします( ゚Д゚)安くすむ・手続きが楽と高齢者に配慮した保険となっています。
健康保険のお金の流れと医療の値段

と言う訳で、誰もが各保険者に加入しています。保険者にみんなが保険料を支払い、病院に受診した被保険者(患者)が「年齢に応じた自己負担分」+「みんなの保険料」で費用を支払う形になります。「年齢に応じた自己負担分」は病院窓口で直接患者さんが支払いします。その時に保険証の番号を確認し、患者さんが所属している保険者へ病院が残りの医療費を請求します。この請求明細書をレセプトと言います。レセプトをまずは、請求が正しいか審査機関へ提出します。審査機関が適切と判断すれば保険者へ行き、病院へ医療費が支払われます。もし不適切と判断された場合は、病院へ返戻が起こり病院は詳細説明を審査機関に行います。
これを【健康保険医療】=【契約診療】とも呼びます。一般的ではありますが、これを行うためには病院は「保険医療機関届」、医師は「保険医届」を関係庁へ提出し承認されなければいけません。保険病院・保険医の登録がないと、健康保険を取り扱えない訳ですね( ゚Д゚)!なので、稀に保険医療を取り扱っていない病院もあります。ただ、好き好んで医療費が高い病院へはいきませんよね(+_+)ほとんどの病院は健康保険を取り扱っています。

健康保険診療には【診療報酬点数】というものが決まっていて、「〇〇処置=100点」と医療行為に点数がついています。この点数をもとに医療費が決まっています。ですので、全国どこの病院でも同じ金額で同じ治療を受ける事ができます。明細書を見てみると面白いかもしれません( *´艸`) 功罪として、診療報酬にない医療行為は1円にもならないと言うことです。診療報酬がない医療は、治療の効果が認めても病院は行うことができません。自費(自由診療)で受けることもできますが、かなり高額になってしまいます。おまけに、これだけ保険適応、これだけ自費でと混合診療ができなルールなのです(+_+)良し悪しですね。
健康保険で給付されるお金

健康保険に加入していると【医療費】だけではなく、他にも給付を受けることができます。いわゆる、保険証を提示することで窓口負担が減る【現物給付】と、後から領収証を保険者へ提出するとお金が戻ってくる【療養費払い】、状況によりお金がもらえる【現金給付】に分かれています。これらは法律上必ずある制度【法定給付】に当たります。【付加給付】というのは、これら以外のサービスと独自に保障してくれる保険者もあります。自身が所属する保険者にはどのようなサービスがあるかを把握しておきましょう。健康保険(職域保険)以外は「傷病手当金」が付加給付に当たるところもありますので、ご注意を(+_+)
健康保険制度は大変素晴らしいシステムですが、医療技術や薬剤開発の高度化により医療単価が上がってきています。2年に一度、診療報酬点数の見直しがありますが、医療費の財政負担はこれからも続くと思われます。高齢者の窓口自己負担を上げる案も挙がっているようです。ともかく、病院への支払いや加入している保険について少しでも参考になり、医療をもっと身近に感じていただけたら幸いです('◇')ゞ
医学通信社 医療事務実践ガイドブック
診療報酬点数早見表
保険医協会 公費負担医療等の手引き
全国健康保険組合 ホームページ
関連記事
痛みのメカニズムと痛み止めの種類 痛み止めって何を飲めばいいの?

わたくしごとですが、整形外科を担当していると痛みがつきもので、とても苦しんでいる患者さんを目にすることが日常です。痛みはとってもつらいです( ;∀;)自分自身が悩んでいる【痛みのメカニズム】を知ることで、治療に役立てていければと思います。
痛みの種類について

痛みは【怪我】によるものと【神経】によるものが挙げられます。心理的な要因もありますが、ここでは【怪我】と【神経】の痛みについて考えていきたいと思います。ちなみにこの二つは感じ方が、怪我=ズキズキ、神経=ビリビリ、ジンジンと違います。怪我の痛みを「侵害受容性疼痛」、神経の痛みを「神経障害性疼痛」とカテゴリーされます。
【侵害受容性疼痛】(しんがいじゅようせいとうつう)
過度な刺激や炎症(身体の防御反応)による痛みです。原因となっている怪我や炎症が治まれば、痛みも同じように消えていきます。
【神経障害性疼痛】
障害を受けた神経が興奮状態になり、痛みを感じる信号を過剰に出している状態です。原因となる障害が治っても、長期間痛みだけが残ることがあります。
痛みのメカニズム

少し専門的になりますが、痛みのプロセスとなります。刺激を受けた場合、【プロスタグランジン】という成分が発生します。これが炎症を起こし、痛みの信号を発信します。神経には節目があり、節目(シナプス)ではカルシウムイオンを取り込むことにより、次の神経へ信号をつなげます。最終的に大脳へ到達して、痛みを感じます。
すいません。なぜ、細かく痛覚伝導についてお伝えしたかというと、薬によって作用する場所が違うということが大切だからです。鎮痛薬(痛み止め)の種類はいくつかあります。その作用経路によって薬の選択肢が変わりますし、見当違いの薬をいつまで飲んでいても病状は変わりません。痛みのプロセスを知り、どの段階で効く薬かを知っておく必要があります。
炎症レベルで効く薬

ここでいう炎症レベルとは、刺激を受けて炎症物質である「プロスタグランジン」の生成までの流れを指します。代表的な薬【NSAIDs エヌセイズ(非ステロイド性抗炎症薬】と【ステロイド】があります。具体的にはNSAIDs:ボルタレンやロキソニンが挙げられます。ステロイドは数がとても多いですが、プレドニゾンやリンデロン、デキサ〇〇のようなものが挙げられます。ここで重要なのは、作用する部位が神経伝達前であることです( ゚Д゚)!【侵害受容性疼痛】にはとても有効的ですが、【神経障害性疼痛】には不向きということです。痛みが原因で市販のロキソニン等を飲んでても、痛みが変わらないな(+_+)と言う方は、痛み止めの選択が間違っているかもしれません。一度、病院へ行ってみてはいかがでしょうか('◇')ゞ
神経レベルで効く薬

ここでいう神経レベルは、神経の節目(シナプス)での神経伝達を抑制して痛みの信号を和らげる部分を指します。オピオイドは麻薬の分類に入る薬品です。フェントスやフェンタニル・オキシコドンなど様々ありますが、がんや手術にも使用される薬です。プレガバリンはリリカですが、同じような薬効でミロガバリンのタリージェもあります。神経の伝達そのものを弱くするため、中枢や末梢の神経損傷等の痛みに対して有効とないります。【神経障害性疼痛】の場合はこちらの薬が選択されます( `ー´)ノ
安全性に優れた薬

最後に、大脳(中枢神経系)に働く「アセトアミノフェン」です。商品名としてはカロナールなどが挙げられます。NSAIDsと同じような効果を示します。しかし、副作用がより少ないのがアセトアミノフェンです。NSAIDsのように炎症自体をなかったことにする効果ではなく、炎症を止めずに解熱・鎮痛効果を出すという特徴があります。NSAIDsより効果が少ないが副作用が少ないという感覚になります('◇')ゞ昔からある薬ですが、実はこの薬の作用は細かくまだ解明されていません。
長くなりましたが、【痛みのメカニズム】を知ることにより、【痛み止めの種類】の選択ができるようになります。もちろん、それぞれに副作用があり、持病とお持ちの方は飲めない薬もあります。しかし、処方される薬の種類を分かってれば医師がどのように治療していきたいかというのが、自分自身でも把握できるため安心できますよね('◇')ゞ
もちろん町のドラックストアにも同じ成分の薬が手軽に手に入ります。必ず薬剤師さんがみえますので相談してみるといいかもしれませんね( *´艸`)
今日の治療薬2019
Medical Disease:An lllustrated reference Guide Musculoskele System and Orthopedics 1st Edition
JSPC 非がん性慢性疼痛に対するオピオイド鎮痛薬処方ガイドライン
医療情報科学研究所 薬がみえる
病院で支払う医療費の【自己負担分】を知っておこう

病院で支払うお金についてまずは、【自己負担割合】を知っておくことはとても大事なことです。通常の診療では【自己負担分】と【健康保険負担分】に分かれています。自身が支払うべきお金がどの程度の割合であるのかは、せっかくですから知っておきましょう。
医療保険制度を見てみよう

日本の医療保険の仕組みは「国民皆保険」です。国民はなんらかの保険組合に所属していて、そこに保険料を納付しています。基本的に保険料は給与から差し引かれているはずです(T_T)/~~~ 国民健康保険に所属している人は市町村への保険料を納付しています。
医療機関を中心にみると、患者から「自己負担分の支払い」と「審査・支払」と病院へのお金矢印が2ヶ所ありますね。この2つの支払いの割合は人それぞれで、個人の支払い金額が違ってきます。この負担割合は健康保険法で決まっているため、工夫すれば安くなると言う訳ではありません。
年齢により自己負担分が違う

6歳(小学校前まで)以下は2割負担。6歳~70歳までは3割負担。70歳~75歳までは2割負担。75歳~は1割負担。と、高齢者は年収により負担が3割の方もみえます。これは、所属している保険組合や国民健康保険でも割合は変わりません。ブログを見られている方のほとんどは3割負担の方が多いんじゃないかなと思います('◇')ゞ
なので単純に1000円の治療を受けたのであれば、3割負担で個人支払は300円になります。75歳以上は1割負担の100円になります。残りの7割や9割は保険組合へ請求されて、我々の知らない所で支払いが済まされています。
高齢者の自己負担分の違いを確認するために、「高齢者受給者証」というのが発行されます。これも保険証と合わせて病院に提示する必要があります。
さて、自分がどの割合で医療費を支払うかわかりましたか('◇')ゞ
自己負担分を減らす制度もあります
代表的なものに「子ども医療」「障害者医療」「ひとり親医療」「精神障害医療」「労災保険」「高額医療費制度」などがあります。特に「子ども医療」や「ひとり親医療」などは生活状況そのものが制度の対象となるため、すぐに役所窓口で申請されるといいでしょう。入院をさせる方は「高額医療費制度」の対象となる方がほとんどですので、こちらは会社あるいは役所窓口で申請されると良いでしょう。
具体的にはいくらかかるのか

医療費はその時に行う、診察・処置・投薬・検査等の【出来高制】になります。なので、実際にいくらかかるかは分かりません。外来で高額とされるMRI検査は約20,000円になります。それの3割負担で6,000円、1割負担で2,000円となります。プラス処置を考えると約2万円あれば、たいていの外来診療はまかなえるのではないでしょうか。
最近ではキャッシュレスが進み、病院でもクレジットやQRコード決済ができる所も増えています。ご心配な方は、支払い方法の確認も一度してみてはいかがでしょうか('◇')ゞ
簡単にまとめましたが、自己負担ってめちゃくちゃ安くないですか!!特に病院へかかるのは、高齢者の方が多いです。高齢者は自己負担が少ないので、もちろん病院へのアクセスはとてもしやすく医療を受けるハードルは低くとても良いことです。でも、だから医療費の財政圧迫がすごいんだ!と日々感じます(+_+)
やはり、所得も貯蓄も少ない30歳代までは自己負担を減らしてあげた方がいいんじゃないかなと個人的には思う所ではあります( ;∀;)医療の仕組みって間違ってんなぁと感じるひとつです。若い人も選挙へ行ってここら辺も改善していきましょう( `ー´)ノ
全国健康保険組合HP
保険医協会「公費負担医療等の手引き」
医学通信社「診療点数早見表」
手足口病はどうして薬が効かないのか

先日の記事で「手足口病がここ10年で最多となったとのこと」をアップさせていただきました。その中で、【手足口病には特効薬がない】ということをお伝えしましたが、なぜ?と思われる方もみえると思いますので、少し掘り下げていきます('◇')ゞ
甥っ子の手足口病はおかげさまで完治しましたが、そのお母さんにうつってしまいダウンしています。やはり大人も予防が大事ですね。
手足口病のメカニズム
主にコクサッキーウイルスA群とエンテロウイルス71型が原因で引き起こる感染症です。【ウイルス感染】なのです。夏~秋にかけて乳幼児に多く感染し、ウイルスは腸管(小腸や大腸)で増殖をします。ウイルスは腸管の細胞に入り込み、その細胞を自分のDNAと合体させて乗っ取ってしまします。ウイルスに乗っ取られた細胞は正常な働きをせず、異常な反応をしめします。手・足の水疱、口の中の水疱・口内炎として現れるという構造です。発熱自体は30%程度の人にあるようですが、ほぼ軽度(38℃以下)だそうです。中には、ウイルスが神経に作用して、無菌性髄膜炎・急性灰白髄炎(ポリオ)を引き起こす可能性があるため、必ず病院へ行きましょう。
国立感染症研究所 2004年~2008年病原微生物検出情報治
治療の経過
痛みが伴うことがあるため、鎮痛薬などで自然治癒を補助します。多くは1週間程度で快方へ向かいますが、口腔内にできた水疱が潰れてしまい、口内炎になるケースがあります。口内炎の痛みで食事ができないため、二次的に脱水になってしまう可能性もあるので注意です( ゚Д゚)!手にできた水疱が爪を剥がしてしまうことがあります。爪の変形等もみられるようですが、これも自然治癒するようです。
似ている病気 ヘルパンギーナ
手足口病と同じコクサッキーウイルスA群により感染・発症をします。夏~秋、乳幼児に好発するところや、口腔内に水疱ができるところがとても似ています。しかし、39℃以上の熱が出たり、口腔内でも奥の方に水疱ができる所が異なる部分です。こちらも自然治癒で約1週間程度で症状が消失します。ただし、発熱や痛みが伴うため病院へ行き、解熱鎮痛薬にて症状を落ち着かせることが良いでしょう。
両病気も口内炎がいっぱいできるかもと思うと、恐ろしい!食べることが好きな人にとってはこれほどの苦行はないでしょう( ;∀;)前向きにとらえて口内炎ダイエットと思うかぁ…ん~やっぱり病気にはなりたくない!

手足口病に薬が効かない理由
手足口病の痛みなどの症状に対することは薬でも改善ができます。例えば痛み止めですね。ただ、手足口病も根本原因のウイルスに対しての薬はありません。なので、治療は「対症療法(症状を抑えて、自然治癒を促す)」となります。ではなぜ薬がないのでしょうか?それは【ウイルス感染】がポイントとなるようです。感染症の中には、食中毒などの【細菌感染】と手足口病の【ウイルス感染】があります。細菌感染の場合は、その細菌に対して抗生剤・抗菌薬を投与すれば原因菌のみをやっつけることができます。これに対し、ウイルスは細菌などの細胞を有する生物と違って、細胞がありません。抗生剤のように細胞レベルに攻撃をする薬では効き目がないのです。加えて、ウイルスは種類が多く、その繁殖方法もそれぞれ違います。よって、ウイルスには薬が効果的に届かないのです(T_T)/~~~ということで、手足口病の原因ウイルス対する薬自体が存在しないため、症状を抑える対症療法が治療選択となる訳です。
いやはや、根本治療の方法がないのは弱っちゃいますよね(+_+)ちなみに、コクサッキーウイルスA群だけでも24型まで確認されています。特効薬を準備するには、この24型までの薬を開発して、患者さんが何型にかかっているかを正確に検査をする必要がでてきます。おまけに、ウイルスの変化に合わせて薬を改善し続けることが必要です。それは現実的に無理ですよね( ;∀;)やっぱり、手洗いうがいの予防策が一番の治療?ですね!ご自愛下さい。
消費税増税と医療費について

来る2019年10月に消費税が10%になると方針がでました。現在予定通りの予想を呈していますが、私たち庶民にとっては支出が多くなるだけで気持ちいいものではありません( ;∀;) 消費税は他の税金に比べ、その金額が流動的ではなく固定的に税収入が見込めるのが政府のメリットのようです。やや、困ったもんだ。
消費税と医療費の関係
さて、せっかくの医療関連のブログですので、病院から見る消費税の見解について記事にしたいと思います。実は医療費というのは…【消費税非課税】なのです!やったー!じゃあ、病院の費用は増税とは関係ないぞ(^^)v と思いたいところですが、そうは問屋が卸しません。病院からすると「電気代」「医療機器代」「消耗品」すべてにおいて増税します。なのに、医療費は変わらず。ただただ支出が増えるだけの【損税】なのです。これは病院経営上も非常に危機的な状況と言えるでしょう。そりゃ全国の病院は黙っていませんよね(+_+)診療報酬(医療費の単価)は2年に1度の改訂があり、そこで診療費用が決定しますが、次回は2020年改訂の予定を今回は早々に2019年10月より診療費が上がることが決定したようです。
初診・再診料の値上がり

2019年10月の消費税増税に伴い、2019年2月6日に厚生労働省と中央社会保険医療協議会により「初再診料の値上げ」が決定しました。診療費で値上がりするのは、初再診料だけになっています。入院や手術・処置や検査については今まで通りの値段据え置きです。逆に値上げって、これだけ?。病院経営は大丈夫かなと思ったりします( ゚Д゚) 病院さん潰れないでね。
具体的には【初診料60円UP】【再診料10円UP】となります。 患者さん3割負担の場合は、【初診料18円UP】【再診料3円UP】となる。もちろん、その他の診療費は据え置きです。んー2020年診療報酬改訂の時にドッと診療費が上がりそうな…。
簡単にまとめましたが、診療費は今回の増税であまり気にすることない程度の値上がりがあるようです。医療従事者としてはかなり打撃的な出来事ですが、院内節約で乗り切りたいと思います(T_T) みなさん、再診料がいつもと変わりますが、怒らないでくださいねー('◇')ゞ
今回お話に挙がりました、【診療報酬】や【医療費の税金】については改めて記事にしたいと思っています。よろしくお願いします( ..)φメモメモ
読売新聞サイト[yomiDr.]
【健康保険証】って何?病院に行くときにいるのは知ってるけど、いまさら聞けないよね。

病院に行くときには健康保険証を窓口で見せるという儀式が必ずありますよね。私も毎月提示して煩わしいな~と思いながら、受付を済ませます。こないだ見せたばっかじゃん!と思いつつ、そもそも健康保険証で何を確認しているんだろう?とふっと疑問に感じる事があります。だいたい免許証と一緒に財布に入れていますが、保険証の役割について、いまさら恥ずかしくて聞けないという方も少なくないと思います。
700円の行方を知れば、すべてが分かる!

病院にかかったときのお金の流れです。1000円の診療を受けた場合、患者負担300円になります(3割負担)。残りの700円はどこに消えていくのでしょうか?答えは【保険者】が支払いをします。皆さんは加入している【保険者】に一定の保険料を毎月納めています。加入者全体の積立金から700円を支払っている訳ですね。このようなシステムを【健康保険制度】と言います。ちょっと小難しいですが、このシステムのおかげで日本の医療費は個人負担が少なく済みます。非常に病院へアクセスしやすい環境ですね('◇')ゞ
保険証の役割とは
保険証には「保険者番号」と「記号・番号」が記載されています。このコードを利用して病院は残りの700円を各保険者へ請求をします。なので、保険証がなければ残り700円の支払い先がないことになり、患者さんが1000円満額支払うことになります。語弊がありますが、保険証は医療の割引券的な役割があるんですね。病院への提示は自分自身の支払いを減らすために必須。今度からは、めんどくさがらずに積極的に保険証を確認してもらいましょう( *´艸`)

保険証には種類がある
保険証にはいろいろな種類があります。会社勤めの人は、中小企業「協会けんぽ」や大企業「トヨタ組合等(自分の会社の保険証)」、自営の人は「国民健康保険(市町村)」、公務員の「共済組合」などいっぱいあんねん('Д')! もちろん勤め先が変わると保険証も変わります…そうです、保険証は変わる可能性があるのです。病院はこれを確認しないと請求ができないですし、患者さんは保険証を提示する義務があります。なので、月に1,2回は病院が保険証の確認をします。むしろ、保険証が変わったら次回の診察の時に病院へ伝えてあげると親切ですね( *´艸`)
もし保険証を忘れたら…
保険証を忘れて、病院へ提示が出来なかった場合は診療費が100%自己負担となります。それは自己負担分以外を病院はどこに請求すればよいか分からないためです。とりあえず、窓口で高額になりますが支払うしかないです。しかし、病院や薬局によっては診療月に改めて提示があれば、その場で自己負担分以外を返金してくれる所もあります。これは保険組合への請求が月単位で行われるためです(レセプト)。この返金処理は法律上では行う義務はないため、返金してくれるかどうかは病院さん次第になります( ゚Д゚)! 返金期間が1か月であったり、1週間であったりと病院ごとにより対応は様々です。もし、病院で対応してもらえなかった場合は、100%負担で支払った領収証を加入している保険組合へ提出すると自己負担分以外は返金されますよ('◇')ゞ
世の中ではペイシェントハラスメント・カスタマーハラスメントのように、患者さんの病院へのかかり方というのが問題になっています。その一つが保険証の未提示でしょう。 前述の通り、保険証の提示は患者さんの義務であり、病院はそれを確認してくれています。中には「前回みせたから別にみせなくてもいいでしょ」と傲慢な方も(+_+)大半の方はそんなことないと思いますが、次回病院へ行くときは気持ちよく保険証を出していきたいですね('◇')ゞ
愛知県保険医協会「公費負担医療等の手引」
医学通信社「診療報酬点数早見表」
全国健康保険協会公式HP
